Moderne Koronarchirurgie
Klinik für Herz-, Thorax- und Gefäßchirurgie
Nachdem die Bypassoperation in den 60er Jahren eingeführt wurde, war sie bis in die 80er Jahre die häufigste herzchirurgische Operation. Mit der Einführung der Ballondilatation (PTCA) gingen die Operationszahlen zurück. Immer wieder wurde kontrovers diskutiert, welches Vorgehen für die Patient*innen besser sei. Inzwischen gibt es eine verlässliche Studienlage, die uns die Entscheidung erleichtert, welches Verfahren für welche Patient*innen am besten geeignet ist. Während die Perkutane Intervention (PTCA) unbestritten weniger invasiv ist, zeigte sich aber dennoch die Überlegenheit der Bypassoperation bei bestimmten Patient*innen, z.B. mit Hauptstammstenose oder komplexer Dreigefäßerkrankung.
Dies spiegeln auch die Expertenempfehlungen der europäischen Fachgesellschaft wider (s. Leitlinien der ESC/EACTS 2018).
Komplett arterielle Revaskularisation
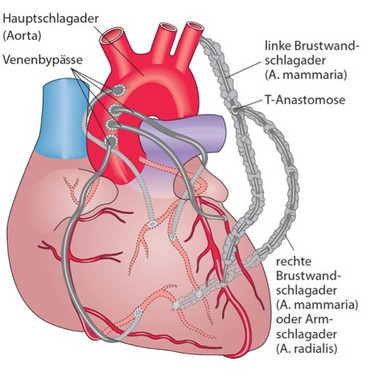
Die Anlage von Bypässen zur Revaskularisierung der Koronararterien wird seit über 50 Jahren mit Hilfe der Herz-Lungen-Maschine durchgeführt. Die große Routine führt zu einer sehr hohen Sicherheit für die Patient*innen und sehr niedrigen Komplikationsraten. Früher wurden in der Koronarchirurgie hauptsächlich Venengrafts (meist Vena saphena magna), verwendet. Heute werden, wann immer es möglich ist, arterielle Bypässe angelegt.
Werden nur Arterien verwendet, spricht man von einer komplett arteriellen Revaskularisation. Häufig benutzt man eine oder beide Brustwandarterien (A. mammaria interna links und/oder rechts) und/oder eine der beiden Unterarmarterien (A. radiales).
Schlagende Argumente für die arterielle Versorgung sind hervorragende Langzeitoffenheitsraten der Bypässe, z.B. mit der linken Brustwandarterie (LIMA) von über 90 % nach 10 Jahren. Daraus resultiert eine niedrige Herzreinfarktrate und somit geringere Notwendigkeit zu erneuten Revaskularisationsmaßnahmen.
Bei einigen Patient*innen mit stark arteriosklerotisch veränderter Aorta ist es überaus riskant, eine Herz-Lungen-Maschine (HLM) anzuschließen. Plaques könnten sich ablösen und an anderer Stelle zu Gefäßverschlüssen führen. So kann es beispielsweise zum Schlaganfall kommen. Außerdem löst die Herz-Lungen-Maschine eine generelle Entzündungsreaktion des Körpers durch den Blutkontakt mit der Fremdoberfläche der Herz-Lungen-Maschine aus. Dies kann zu Störungen der Blutgerinnung oder auch zu neurologischen Störungen führen.
Reduktion des OP Risikos ohne Herz-Lungen-Maschine („OFF-PUMP“,OPCAB)
In diesen Fällen ist eine Operation am schlagenden Herzen ohne den Einsatz der Herz-Lungen-Maschine (HLM) indiziert. Dabei werden intraoperativ Stabilisatoren verwendet, die die Herzoberfläche im Bereich der zu operierenden Koronararteriearterie ruhig stellen.
Gewebeschondes Minimalinvaisives Vorgehen (MIDCAB)
Nachdem das Operieren am schlagenden Herzen möglich wurde, eröffnete sich auch die Möglichkeit, ohne eine Durchtrennung des Brustbeins und mit einer kleineren Schnittführung, also minimalinvasiv, zu operieren. Bei der als MIDCAB bezeichneten Operation (Minimally Invasive Direct Coronary Artery Bypass) wird über einen wenige Zentimeter langen Schnitt im Bereich des linken Brustkorbes (anterolaterale Minithorakotomie) ein Bypass angelegt. Das Verfahren eignet sich für Stenosen der Herzvorderwandgefäße, die gut mit der linken inneren Brustwandarterie (LIMA) versorgt werden können.
Dieses Vorgehen ist sehr gewebeschonend, dadurch wird der postoperative Heilungsverlauf deutlich beschleunigt und die Patient*innen können die Klinik oft schon nach wenigen Tagen verlassen. Durch die kleine Narbe ist auch das kosmetische Ergebnis besser.
Komorbidität beim KHK-Patienten steigt – OP-Mortalität sinkt
Es stehen heute einige sehr valide Risikostratifizierungsmodelle zur Verfügung. Sie bestätigen den Eindruck, dass die Patient*innen, die am Herzen operiert werden, immer älter werden und damit auch an mehreren Erkrankungen leiden.
Der Euro-SCORE (European System for Cardiac Operative Risk Evaluation) ermittelt das perioperative Risiko und die Wahrscheinlichkeit, an einer Herzoperation zu sterben.
Obwohl das Risiko in den letzten Jahren deutlich ansteigt, ist die perioperative Mortalität gesunken. Das spricht für die zunehmende Qualität der Herzoperationen. Auch über 80-jährige können dank modernster Techniken noch sicher operiert werden.
Langzeitergebnisse
Ob das katheterinterventionelle Verfahren (PCI) oder die chirurgische Anlage von Bypässen angezeigt ist, hängt ganz entscheidend vom Befund den Begleiterkrankungen ab. Die Komplexität der Koronarstenosen kann mit Hilfe des Syntax-Scores ermittelt werden.
Sowohl bei einer Hauptstammstenose, als auch bei der 3-Gefäß-KHK mit einem erhöhten Syntax-Score (ab 22) geben die Leitlinien der europäischen Fachgesellschaft (ESC/EACTS) dem chirurgischen Vorgehen den Vorzug.
Nur wenn alle beteiligten Fachbereiche interdisziplinär zusammenarbeiten, kann die jeweils optimale Lösung für die Patient*innen gefunden werden. Dazu diskutieren wir in der kardiologisch-kardiochirurgischen Konferenz mit unseren zuweisenden Kollegen ausführlich, welche Revaskularisationsmethode (Bypass oder Stent) wir den Patient*innen als beste Vorgehensweise anbieten.
Das könnte Sie auch interessieren